副甲状腺機能亢進症(Hyperparathyroidism)について
はじめに
「副甲状腺が悪い」と医師から言われても、一般の方々にはなかなか理解できないと思います。実は私がこの病気にはじめて出会ったのは医学部を卒業して11年目の大学病院で勤務していたときでした。その後、副甲状腺疾患に興味をもち力をそそいできましたので、現在ではたくさんの患者さんの治療をさせていただいています。つまり、この病気が稀というわけだけでなく診断されずに見逃されていることや、特殊な病院で治療を受けられることが多いからと思います。診断には少なくとも血液中のカルシウム濃度の測定が必要ですし、この病気を疑う、あるいはスクリーニング項目にカルシウムが含まれていなければなりません。最近ではスクリーニング検査でカルシウムを測定する施設が多くなっていますが、少々の異常があってもそのまま経過観察されていることも多いようです。さて、 副甲状腺機能亢進症と診断されたとします。基本的には手術ですが、その手術の難易度は状況によってかなり違ってきます。副甲状腺は数や位置異常もあり、病気を引き起こしている副甲状腺がひとつとは限らないからです。それには副甲状腺の発生、頸部・胸部の解剖、もちろん甲状腺内に副甲状腺がある場合もあり甲状腺腫瘍の合併も多いので、甲状腺の診断・治療にも精通する必要があります。高カルシウム血症で危険な状態や術後の低カルシウム血症への対処が間違えれば、危篤な状態にもなりかねないことがあります。副甲状腺に関する総合的な知識や経験を得たり持続させるには、ある程度の症例数が必要です。内分泌外科を標榜している施設でも副甲状腺手術(原発性副甲状腺機能亢進症)は年数例程度のとこがほとんどで、10例をこえるとこは限られています。施設によっては耳鼻咽喉科医や泌尿器科医(尿路結石が原因で診断されることがあるから)が手術を行なっているのが現状です. あわてて手術する必要はありませんので、ゆっくり考えて納得できる施設で手術を受けて下さい。以下に副甲状腺に関する説明をしますので、参考にして下さい。
副甲状腺とは
大きさは4~5mmぐらいで、甲状腺の周囲にあり副甲状腺ホルモンをつくる臓器です。多くの人は4つの副甲状腺を持っていますが、なかには3つ、あるいは5つ以上もっている人も稀ではありません。ここでつくられる副甲状腺ホルモンは、血液中のカルシウム濃度を一定の範囲内に調節しています。健康な人では、血液中のカルシウムが減ると副甲状腺ホルモンが増加します。そうすると骨に蓄えられているカルシウムが血液中に溶かし出されてカルシウムが正常な濃度にもどります。
原発性副甲状腺機能亢進症とは
副甲状腺機能亢進症とは、血液中のカルシウムが正常またはそれ以上あるのに、副甲状腺ホルモンが必要以上につくられる病気です。そのために骨の中のカルシウムが減少して骨そしょう症(骨がやせてもろくなり骨折しやすくなる病気)になったり、腎結石(腎臓や尿管に結石が生じる病気)や消化性かいよう(胃・十二指腸などにできる)、膵炎などを引き起こすことがあります。カルシウムは、その他すべての臓器に働いているといっても過言ではないので、いろいろと障害をおこす可能性があります。
頻度について
以前は非常に稀な病気と考えられていましたが、血液の生化学検査に自動分析器が導入されてカルシウムの測定が一般化するようになり、診断例が増えています。外国では病院受診者の500~1000に1人、日本でもその1/10程度の頻度で診つかっていますので稀な病気とはいえません。この病気が閉経後の女性に多いことより、50歳以上の女性に限ると1000人に1人くらいの頻度と推定します。尿路結石患者での頻度は5%前後と報告されています。副甲状腺機能亢進症は決して稀な疾患ではなく、今後高齢化と共にますます増加すると考えています。
副甲状腺機能亢進症の症状
以前は腎結石、骨そしょう症、消化性かいよう、膵炎などから診断されることが大半でした。最近では血清カルシウムのスクリーニング検査が普及し、はっきりとした症状のない方もたくさん見つかってきています。食欲がない、いらいらする、身体がだるい、集中力がない、頭痛がするなどの症状が治療後に改善することがあります。このような場合は、病気のためにこれらの症状があったと判断されます。
副甲状腺機能亢進症と骨そしょう症
骨そしょう症の診断と治療において注意しなければならないことがあります。骨密度の測定器械が普及、一般の方の骨そしょう症という病気に対する関心が高くなったことより、骨そしょう症の診断で治療を受ける患者さんが増えています。骨そしょう症の診断と治療において、原発性骨そしょう症(原因が特定できない骨そしょう症)と2次性骨そしょう症(何らかの原因によってきたしている骨そしょう症)とを鑑別しなければなりません。理由は治療方法が違うからです。副甲状腺機能亢進症で2次性骨そしょう症を生じますが。これを見逃すと“ビタミンDやカルシウム”の内服治療を受け、ますます血液中のカルシウムが高くなり、場合によっては命の危険まで生じることがあります。“首のはれ”を訴えてきた患者の中には、甲状腺の病気だけでなく副甲状腺機能亢進症がありながら、近くの先生から“骨が弱っているから薬を飲みなさい”と間違った治療を受けていた方は少なくありません。骨そしょう症学会では、“このようなことがないように原発性骨そしょう症の診断には血清のカルシウムを測定しなければなりませんよ”と啓蒙していますが、まだまだこのことは広く浸透していないようです。その理由としては、1. 副甲状腺機能亢進症が稀な病気と考えられていたこと、2. 骨そしょう症が内科・老年科・整形外科・婦人科と多くの科にまたがって治療を受けており、それぞれの分野特異性があるなどが考えられます。
副甲状腺機能亢進症の診断
血液中のカルシウムの濃度と副甲状腺ホルモンが両方高く、尿中カルシウム排泄量の高い場合、副甲状腺機能亢進症と診断されます。家族性低カルシウム尿性高カルシウム血症(遺伝性の病気で尿にカルシウムを排出しにくいので、血液中のカルシウムが高くなる病気で、手術は必要なく経過観察だけでよい病気)の方も同じような検査結果のことがありますが、尿中のカルシウム排泄量を測定しますので識別できます。
副甲状腺機能亢進症の原因
副甲状腺の1つだけ(まれに2つ)が腫れて、どんどんホルモンをつくる腺腫が大半(約80-90%)で、4つの副甲状腺が必要以上にホルモンをつくる過形成は約10-15%です。癌は100人に1人か2人と稀です。
治療について
現在のところ外科的切除が唯一の治療法です。
どんな患者さんを手術するか
はっきりとした症状のある方はもちろんですが、無症状と考えられても、副甲状腺機能亢進症と診断がついた場合は、手術をした方が良いと考えています。理由はこの病気は悪性腫瘍(癌など)や心臓・脳血管の障害で寿命が約10年くらい短くなること、手術後に身体の調子が良くなるのに気づく方が多いことなどからです。さらに強調しなければならないことは、この病気によって生じた障害はひどくなると手術後も完全には元通りにならないということです。この病気で骨そしょう症をきたして、椎骨(背骨)の圧迫骨折をおこし、若いときに比べて20cm以上身長が低くなった患者を手術しても元には戻らないことは自明です。このような患者さんをすくなからず経験しています。早い時期に受診されていれば障害を残すようなことにはならなかっただろうと思います。
手術前の検査について
全身麻酔をしますので、心臓(心電図)、肺機能、肝・腎機能検査(血液や尿)は必要です。
病的の副甲状腺はどこにあるのか
超音波とシンチ検査で9割程度病的な副甲状腺の位置がわかります。過形成をきたす遺伝性疾患として多発性内分泌腫症(Multiple endocrine neoplasia、以後MENと略)があります。最近原因遺伝子が発見されましたので、必要な場合は遺伝子検査をおすすめいたします。
術前の部位診断がついていなくても基本的には手術をすすめています。理由は早い時期に手術で病気を治すことが大事と考えること(前述)、ほとんどの症例で手術時に探し出すことが可能なこと、手術の合併症もほとんどなく手術による患者の身体的負担は少ないことなどの理由によります。
手術方法
腺腫では1つあるいは2つの腫れた副甲状腺だけを摘出(取り除くこと)します。過形成ではすべての副甲状腺を探し出し(先にも述べましたが副甲状腺は5つ以上あることもある)、一番正常に近いと考えられる副甲状腺の一部を残して他の副甲状腺をすべて摘出します。症例によってはすべての副甲状腺を摘出して、一部を前腕などに移植します。癌では周囲組織を含めて広範囲に取り除く必要があります。術前に癌の確定診断がつくことはほとんどありませんし、迅速病理検査(手術中に行う組織の顕微鏡検査)で悪性かどうかの判断は非常に困難ですので、手術中の医師の判断が非常に重要です。
手術の合併症
この病気の性質を十分にわかっている内分泌外科がおこなえば合併症はほぼありません。甲状腺周囲をあつかいますので、反回神経麻痺(声帯を動かす神経で麻痺が生じると声がかれる)の可能性はありますが、副甲状腺癌などの特殊な場合を除いて非常にまれで、ほとんどは一過性です。その他、一般的な手術と同様に出血(血管を結んだ糸が術後の嘔吐やくしゃみなどで糸がはずれ、頸のなかに血がたまる)のために再度傷を開き止血しなければならないこと(1%以下)、傷が化膿(3000-4000例に1例程度)することなどの可能性があります。しかし、私はそれらの合併症は経験したことがありません。原三信病院では副甲状腺機能亢進症57例(原発性に限る)の外科治療を受け持ちましたが、一過性を含めて合併症はありませんでした。(平成20年4月現在)
手術後の管理
手術後カルシウムが低くなり、カルシウムやビタミンDを飲まなければならないことがあります。不思議に思うかもしれませんが、これは主として以下の二つの理由によるものです。
手術前は副甲状腺ホルモンがどんどんつくられており、このホルモンが骨から血液中にカルシウムを溶出していたが、術後は反対にカルシウムが骨に取り込まれるので、血液のカルシウムが低くなる。副甲状腺ホルモンをどんどん出していた病気の副甲状腺を取り除いたので、残った正常な副甲状腺はしばらくの間働きが悪い。これでおわかりかと思いますが、カルシウムやビタミンDを飲まなくてはならなくても、それは手術の合併症ではありません。自分の身体が良い方向(術後の骨の回復)に向かっていると考えて下さい。
手術後の再発
結論から述べますと、この病気のすべての患者さんを初回の手術で完全に治すことは不可能です。初回手術による治ゆ率は、欧米(この病気は欧米が日本にくらべ多い)の内分泌外科を専門にしている施設で最も成績の良いところで95%前後です。なぜ100%ではないのかについて次の二通りについて詳しく説明します。
1. 手術後でもカルシウムが十分下がらず、持続性に高カルシウム血症をきたす場合
2. 術後数年あるいは数十年経過し、再度血液中のカルシウムが高くなる場合
1.は手術がうまくいっていなかったと考えて良いでしょう。カルシウムが十分下がらない理由は、
a. 病的な副甲状腺を探し出すことができなかった。
b. 病的な副甲状腺が複数個あり(2個の腺腫や過形成など)、その一部を取り残した。
などが考えられます。
前に説明しましたが、副甲状腺は4個とは限らず、それ以上ある可能性も10%以上あることや通常副甲状腺は甲状腺周囲にありますが、甲状腺内、甲状腺から離れたところ、さらには胸のなかにあったりすることが、手術がうまくいかない理由になります。
1.に関して
- 病気が過形成であったが、十分な量が切除されていなかった。
- 移植した副甲状腺が必要以上にホルモンをつくるようになった。
- 病理検査で良性(腺腫・過形成)の診断であったが、実際は癌であり再発した。(癌と良性の鑑別が困難な場合もある。)
- 腫大腺を切除する際に被膜をやぶり細胞をばらまいてしまった。
- 1つの副甲状腺の病気でそれを取り除いてうまくいっていたが、他の腺に新たに病気が発生した。
手術時間と入院期間
手術は病的腺の部位がはっきり診断できれば30分程度ですみますが、部位の診断がついていない場合や多腺病変(1つではない)の場合では1-2時間を要します。手術翌日から歩行・食事ができ、術後5日で退院です。尚、入院中のご家族の付き添いは不要です。入院前に検査がすんだ(1-2回外来受診が必要)患者さんは前日入院で結構です。病状や経過、退院後の家庭環境によっては手術翌日の退院も可能です。
日本と外国における治療方針の違い
第109回日本外科学会(平成21年4月2-4日)で甲状腺・副甲状腺の病気に関する国際シンポジウムが行なわれました。
帝京大学高見博教授と共同で行なった副甲状腺機能亢進症に関するアンケート調査結果を報告しました。英語のタイトルと重要な図3枚を示します。
タイトルは”日本と外国における原発性副甲状腺機能亢進症の治療方針の違い”です。
なぜこのような研究を行なったかですが、日本では欧米諸国に比較して原発性副甲状腺機能亢進症の症例が非常に少なく、診断や治療に関して遅れをとっていると感じていましたが、実際のデータを示し、この疾患に対する今後の発展に役立てればと考えました。
平成21年1月、原発性副甲状腺機能亢進症に関して、甲状腺外科学会に属する447名と国際内分泌外科学会に属する407名にアンケート調査を行ないました。日本から194名(回答率46%)、外国から45名(回答率11%)のお返事をいただきました。回答率に差があり両者の正確な比較ができないのは残念ですが、以下に大事な結果を図を用いて説明します。
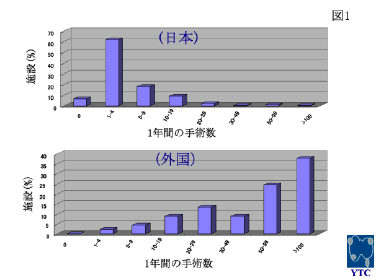 図1はそれぞれの施設での手術数です。上が日本で下が外国の結果を示しています。日本では甲状腺外科学会に属している先生の施設で年に1例も経験しないところが約5%あり、1-4例が60%、5-9例が約20%で、9例以下が80%以上という結果でした。しかし、外国では50例以上の施設が60%以上でした。外国からは症例の多い先生方から多く返事をいただいた可能性がありますが、やはり日本は症例が少ないこと、副甲状腺の専門施設に集約されずにいろんな施設で手術が行なわれていることがわかります。
図1はそれぞれの施設での手術数です。上が日本で下が外国の結果を示しています。日本では甲状腺外科学会に属している先生の施設で年に1例も経験しないところが約5%あり、1-4例が60%、5-9例が約20%で、9例以下が80%以上という結果でした。しかし、外国では50例以上の施設が60%以上でした。外国からは症例の多い先生方から多く返事をいただいた可能性がありますが、やはり日本は症例が少ないこと、副甲状腺の専門施設に集約されずにいろんな施設で手術が行なわれていることがわかります。
|
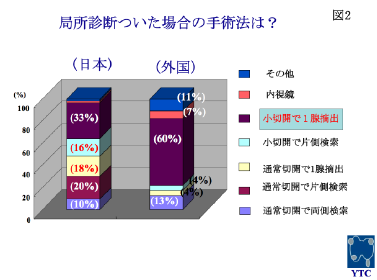 図2は病気の原因となった副甲状腺(以下より腫大副甲状腺と記載)の部位(解剖学的位置)が診断された場合、どのような手術をしますか?の問いへの答えです。この質問は以下の背景がありますので、現実はどうなっているのかを調べる目的です。最近の外科手術の一般的な傾向として、根治性(病気をきちんと治す)を保持しながら低侵襲で術後のQOL(生活の質)を配慮した術式を選択するようになってきています。原発性副甲状腺機能亢進症の手術法に関しても、以前は甲状腺の両側を検索し全部の副甲状腺を確認し、ひとつの副甲状腺か複数の副甲状腺の病気かを判断して、病状に応じた手術をする内分泌外科医が多かったようですが、現在では術前の画像検査で腫大副甲状腺の位置がかなり正確にわかるようになっているので、片側あるいは1腺のみの縮小手術(傷が小さく、限られた場所しか扱わないので剥離範囲も小さく、手術時間が短くなる)が一般化しています。
図2は病気の原因となった副甲状腺(以下より腫大副甲状腺と記載)の部位(解剖学的位置)が診断された場合、どのような手術をしますか?の問いへの答えです。この質問は以下の背景がありますので、現実はどうなっているのかを調べる目的です。最近の外科手術の一般的な傾向として、根治性(病気をきちんと治す)を保持しながら低侵襲で術後のQOL(生活の質)を配慮した術式を選択するようになってきています。原発性副甲状腺機能亢進症の手術法に関しても、以前は甲状腺の両側を検索し全部の副甲状腺を確認し、ひとつの副甲状腺か複数の副甲状腺の病気かを判断して、病状に応じた手術をする内分泌外科医が多かったようですが、現在では術前の画像検査で腫大副甲状腺の位置がかなり正確にわかるようになっているので、片側あるいは1腺のみの縮小手術(傷が小さく、限られた場所しか扱わないので剥離範囲も小さく、手術時間が短くなる)が一般化しています。
むかって左が日本で右が外国からの結果です。下からの3つのカラム(うすい青色、うすい紫色、橙色)は通常切開で手術を行なっている施設ですが、日本では半分が採用していました(外国では17%と少ない)。最も低侵襲と考えられる小切開での1腺摘出(紫色のカラム)(甲状腺・副甲状腺の内視鏡手術は一般的に低侵襲と考えられていません)は外国60%に対して、日本は33%と低い結果でした。小さな切開で合併症をおこさずに上手に手術するには、ある程度の症例数が必要なのかも知れません。 |
 図3は局所麻酔での手術と日帰り手術(手術翌日の退院も含む)の結果です。外国は日本に比較して、局所麻酔で手術を行なったり、日帰り手術を採用している施設が多いことがわかります。
図3は局所麻酔での手術と日帰り手術(手術翌日の退院も含む)の結果です。外国は日本に比較して、局所麻酔で手術を行なったり、日帰り手術を採用している施設が多いことがわかります。
|
以上簡単にまとめてみました。手術を受ける際に役立てていただければ幸いです。